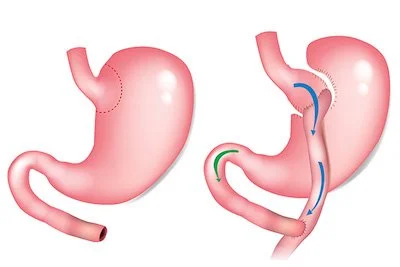
Le Bypass
Le Bypass combine une intervention restrictive avec une dérivation intestinale.
L’estomac est découpé pour former une petite poche gastrique à capacité réduite. A cette petite poche d’estomac, on raccroche l’intestin, de sorte à en dériver une portion plus ou moins longue (“by-passer”). Ainsi, les aliments vont directement dans la partie moyenne de l'intestin grêle. Cette restriction fait que l’organisme ne va plu pouvoir ingérer qu’une partie réduite d’aliments.
Il existe deux types d’interventions : le Bypass en Y et le Bypass en Oméga.
Le Bypass en Y
C’est la méthode la plus ancienne. Elle combine une très petite poche gastrique à une dérivation intestinale « en Y ». Cela implique la confection de deux sutures intestinales : une reliant estomac et intestin, et une autre reliant l’intestin à lui-même.
Le Bypass en Oméga
Appelée aussi mini-Bypass, cette technique est plus récente. Elle combine un poche gastrique longue et fine à une seule suture digestive (d’ou la forme en oméga).
Cette suture unique diminue le risque de fistules par rapport au Bypass en Y (qui en comprend deux).
Le fait de parler de « mini » Bypass ne doit pas tromper les patients : cette intervention n’est « mini » que pour le chirurgien, car sa réalisation est plus simple (une seule suture). Il n’est absolument pas « mini » pour le patient ! Au contraire, il semble plus puissant que sa version en Y.
Fonctionnement
C’est ce que l’on définit une intervention de type mixte: le bypass combine restriction et absorption réduite.
La petite poche d’estomac limite la quantité d’aliments ingérés, et confère une satiété précoce.
La dérivation intestinale détourne les aliments: une partie de l’intestin est exclue du transit alimentaire et n’a donc plus la capacité d’absorber les nutriments. L’absorption des aliments se fait sur l’intestin restant.
Contraintes
Ces interventions sont parmi les plus efficaces. La qualité de vie est conservée, contrairement à d’autres interventions plus puissantes.
Comme pour toutes les interventions, une modification des habitudes alimentaires est indispensable au succès à long terme.
La dérivation d’une partie de l’intestin explique probablement ses résultats plus durables et son excellent effet sur certaines maladies associées (le diabète en particulier). Mais cette exclusion intestinale est aussi pourvoyeuse de carences alimentaires. En effet l’intestin exclu est responsable de l’absorption de nutriments indispensables (calcium, vitamines..).
Après les interventions de bypass (bypass en Y, bypass en oméga, SADI, diversion bilio-pancréatiques…) une supplémentation à vie est indispensable pour éviter de graves carences nutritionnelles. Les carences graves peuvent aboutir à des complications extrêmes !
Complications
Complications précoces
Elles sont liées à une intervention restrictive avec des sutures digestives : saignement et fistules.
Saignement : relativement fréquent, il est généralement traité sans recours à la chirurgie.
Fistule digestive : c’est une fuite au niveau des sutures intestinales. A la différence de la sleeve, les fistules de Bypass sont généralement moins graves. Elles restent néanmoins potentiellement mortelles : le contenu de l’intestin entre en contact avec la cavité abdominale créant une infection importante !
La fistule après Bypass apparaît chez environ 4-6 % des patients. Sa fréquence est donc basse, mais sa gravité peut être élevée, conduisant à des hospitalisations longues et difficiles, et peut parfois aboutir au décès du patient.
Le traitement de la fistule est généralement conservateur avec les Bypass mais peut parfois requérir des interventions par endoscopie et/ou chirurgie.
Le Bypass en Oméga semble pourvoyeur d’un taux de fistule réduit (0.7 % dans notre expérience à l’Hôpital Européen Georges Pompidou, sur plus de 1.000 interventions).
Complications tardives
Ulcères anastomotiques
C’est vraisemblablement la complication plus fréquente de ces chirurgies. Leur incidence rapportée est de 2%, mais l’incidence réelle est probablement supérieure (ulcères non diagnostiqués). Les ulcères surviennent généralement au niveau de la suture entre estomac et intestin. Ils répondent généralement très bien au traitement médical. Ils peuvent très rarement se compliquer de perforation digestive, tout comme les ulcères de l’estomac des personnes saines.
Un rôle favorisant est joué par la consommation de tabac et l’utilisation de certains traitements (anti-inflammatoires par exemple).
Sténoses
Elles sont rares et se manifestent par une diminution du passage des aliments. Elles surviennent au niveau de la jonction entre estomac et intestin. Le traitement consiste en une dilatation pneumatique effectuée lors d’une endoscopie digestive sous anesthésie.
Occlusions intestinales/hernies internes
Ici aussi, la véritable incidence de cette complication semble sous estimée. Les hernies internes restent néanmoins plus rares depuis que les chirurgiens utilisent certains gestes techniques bien décrits.
Hernies internes
Les hernies internes sont un passage de l’intestin dans un orifice artificiel, créé par le geste chirurgical de bypass. Le passage de l’intestin dans cet orifice peut causer une occlusion intestinale voire même une souffrance vasculaire par étranglement. Lorsqu’elles ne sont pas correctement diagnostiquées, ces hernies internes peuvent être responsables de nécroses intestinales étendues, extrêmement graves.
Leur traitement se fait par une intervention chirurgicale de réduction de la hernie et fermeture de l’orifice herniaire.
Ces hernies internes sont plus fréquentes avec les bypass en Y. Elles sont quasi inexistantes avec le bypass en oméga.
Dumping syndrome/hypoglycémies
Le dumping syndrome définit un malaise survenant lors d’un repas, généralement riche en glucides.
Il est de diagnostic facile pour les experts en chirurgie bariatrique.
Ce malaise est probablement secondaire à des sécrétions d’hormones intestinales au passage des aliments trop riches.
Pour certains patients, le dumping syndrome constitue un garde fou supplémentaire, les obligeant à faire attention à la quantité et à la qualité des aliments ingérés. (Nous ne partageons pas cette vision de garde fou !).
Les hypoglycémies, contrairement au dumping syndrome, surviennent à distance des repas. Elles sont effectivement causées par des chutes de glycémie au delà du seuil minimum tolérable pour l’organisme, ce qui provoque ici aussi un malaise, souvent compliqué d’une perte de connaissance.
Les dumpings et hypoglycémies peuvent généralement être corrigés ou améliorés par de simples règles d’hygiène alimentaire. Si ces règles ne suffisent pas, il est possible d’ajouter des traitements médicaux très efficaces.
De très rares cas ne répondent pas aux traitements conservateurs et sont traités chirurgicalement, mais les résultats ne sont pas unanimes.
Les dumpings et hypoglycémies sont beaucoup plus fréquents avec le bypass en Y (quasi inexistants avec le bypass en oméga).
Carences
C’est le problème majeur et plus fréquent des chirurgies de type mixte (bypass en Y et bypass en oméga) et malabsorptif (dérivation bilio-pancréatiques).
Ces carences sont conséquentes à l’absorption réduite des nutriments secondaire à l’exclusion d’une partie de l’intestin. Le traitement substitutif palie ces carences en quasi totalité (d’ou son extrême importance).
Les carences plus fréquentes sont le Fer, la Vit B12, le Calcium et la Vit D, puis les vitamines B, E, K, le magnésium, zinc, sélénium……
Les complications plus fréquentes sont par conséquent des anémies (par carence en fer), une ostéopénie (un os raréfié, plus fragile) et des troubles neurologiques (par carence en Vit B).
Des bilans sanguins permettent de dépister les carences avant la chirurgie et de les équilibrer.
En post-opératoire, des bilans sanguins de contrôle réguliers permettent d’anticiper les carences et deles corriger.
Résultats
Les résultats du bypass sont excellents, aussi bien en terme de perte de poids que d’amélioration des maladies associées.
Les résultats du bypass semblent plus durables dans le temps. La qualité de vie globale est nettement améliorée.
Le bypass en oméga semble apporter une perte de poids plus consistante que le bypass en Y, une meilleure amélioration des maladies associées et un taux de complications plus réduit avec une qualité de vie maintenue. Mais les études comparant ces deux techniques sont encore insuffisantes pour affirmer ces résultats encourageants. D’autant plus qu’il semble aussi responsable d’une malabsorption plus importante et donc d’un risque augmenté de carences.
Considérations personnelles
Depuis plusieurs années, je collabore avec le Pr Chevallier (Hôpital Européen Georges Pompidou) et plusieurs chirurgiens du monde entier, à l’évaluation scientifique du bypass en oméga. J’ai donc un penchant pour cette technique dont j’ai pu personnellement apprécier les excellents résultats.
Je présente d’ailleurs ces résultats aux congrès mondiaux de chirurgie bariatrique et ai participé à la formation de plusieurs chirurgiens au Bypass en Oméga.
De mon point de vue, c’est de loin la meilleure technique actuellement disponible.
Il est cependant nécessaire de poursuivre l’évaluation scientifique pour prouver, de façon méthodique, sa grande efficacité et sa sécurité (c’est pourquoi je fais remplir beaucoup de questionnaires et passe beaucoup de temps en consultation dans les suites opératoire).
Témoignage client « Je me suis faite opérée le lundi et le jeudi, je dansais ! J’ai perdu 35 kg après 4 mois.
Clairement je revis, je me fais plaisir dans les magasins, je me sens bien dans ma peau. »
- Hélène, -35kg en 4 mois.
A propos de l’opération “Tout n’est pas toujours rose avec le Bypass. Il y a des jours où j’ai mangé la cuiller de trop et où j’ai vomi. La 1ère fois que j’ai mangé une glace, la nuit, j’ai fait un dumping, c’est-à-dire des crampes d’estomac atroces qui durent une bonne heure. Mais on apprend de tout ça. Je suis contente d’être passée par là aussi puisque ça nous apprend qu’on n’est pas les plus forts face à l’opération. Il y a du bon et il y a aussi du moins bon.”
A propos du parcours “La diététicienne nous apprend à manger sans être frustré. Il faut se dire que si je veux manger l’entrée, le plat et le dessert, il faut que je me préserve pour manger un peu de chaque, pour que je me fasse plaisir et qu’il n’y ait pas de frustration. Aujourd’hui, je n’ai plus de dumping, je n’ai plus de vomissements, tout va très bien.”
Le conseil “Je ne peux que recommander aux personnes de foncer, d’arrêter d’avoir peur. De toute façon le Dr Guenzi, il sait ce qu’il fait, on est très très bien suivi. Il est vraiment au top et il nous offre une seconde chance. Pour moi, le 15 juin 2020, ça a été le 1er jour du reste de ma vie.”
Vidéo illustrative de la technique du Bypass
Témoignage client « Aujourd’hui, c’est que du bonheur, vraiment que du bonheur ! Je revis.
Que ce soit au niveau de l’activité sportive - je vais trottiner un peu tous les jours -, l’alimentation – j’ai réappris à manger, j’ai mis en place un équilibre alimentaire et franchement, ça fait du bien !. »
- Ali.
A propos de l’opération “Tout s’est très bien passé, il n’y a pas eu de souci par rapport à l’opération, le chirurgien connaît bien son boulot. J’ai eu un peu de mal à la maison au début, avec des douleurs à l’estomac ; à la selle aussi, c’était désagréable au début. Mais c’est l’histoire d’un ou deux mois. Aujourd’hui, c’est que du bonheur, vraiment que du bonheur ! Je revis. Que ce soit au niveau de l’activité sportive - je vais trottiner un peu tous les jours -, l’alimentation – j’ai réappris à manger, j’ai mis en place un équilibre alimentaire et franchement, ça fait du bien ! Quand vous savez que vous mangez bien, ça motive dans la perte de poids et ça incite à continuer.”
A propos du Dr Guenzi “Le Dr Guenzi, c’est quelqu’un au top ! Personnellement, pour moi, ça a matché dès le départ. C’est quelqu’un qui sera là avec vous avant l’opération, pendant et après. Vous pourrez toujours compter sur lui. C’est quelqu’un d’humain. Encore aujourd’hui quand j’ai des questions, il est là pour répondre à mes mails.”
Le conseil Le Dr Guenzi, c’est pas Harry Potter, il n’a pas de baguette magique. C’est sûr, il est là, il nous aide – sans cette opération, je n’aurais peut-être jamais perdu ces 40 kg, mais il y a des choses à mettre en place pour que ça marche et il n’y a que vous qui pouvez les mettre en place.”